Inimese papilloomiviirus (HPV, HPV - inimese papilloomiviirus) või papilloomiviirus on nakkuste rühm, kuhu kuulub üle 100 viirusetüübi, millest 80 on inimesele patogeensed. Maailma Terviseorganisatsiooni statistika kohaselt on 70% maailma elanikkonnast HPV kandjad. Enamikul juhtudel toimub nakkus pärast seksuaalse tegevuse algust ja võib pikka aega olla asümptomaatiline.
HPV-nakkuse põhjused
Naiste papilloomiviiruse nakkuse sümptomid võivad olla: erinevat tüüpi tüükad, lamedad ja kondüloomid, emakakaela düsplaasia. Kuid kõige ohtlikum patoloogia ilming on emakakaelavähi areng. Samuti on tõendeid, mis seostavad päraku, väliste suguelundite, tupe vähkkasvajate teket teatud tüüpi inimese papilloomiviirusega (HPV 16, 18, 45, 56 tüüp) nakatumisega.
Edastusviisid:
- Seksuaalne kontakt.On inimese papilloomiviiruse nakkuse peamine levikutee. Kondoomi kasutamine vahekorra ajal vähendab oluliselt inimese papilloomiviirusega nakatumise riski, kuid see ei taga usaldusväärset garantiid nakkuse mittetäitmise kohta, kuna viirusosakesed on väga väikesed.
- Kontakt-leibkonna tee.Nakatumise põhjused on ühiste intiimhügieenitoodete kasutamine: rätikud, seep, avaliku tualeti, vanni kasutamine.
- Loomulik sünnitus.HPV võib nakatuda lastesse, kes nakatuvad siis, kui laps läbib nakatunud naise sünnikanalit.
Selle nakkuse allikaks on patsiendi naha ja limaskestade rakud. Sellisel juhul ei pruugi inimene ise teada, et temast on saanud viiruse kandja, kuna tüükad ja papilloomid võivad olla mikroskoopilise suurusega ja jääda visuaalse kontrolli käigus nähtamatuks.
Eelsoodumuslikud tegurid, mis soodustavad viirusnakkuse arengut:
- seksuaaltegevuse algus varases eas;
- ebaselge seks ilma kondoomita;
- sagedased abordid;
- suguelundite nakkushaiguste esinemine;
- suukaudsete rasestumisvastaste meetodite pikaajaline kasutamine;
- keha immuunvastuse vähenemine;
- isikliku hügieeni eeskirjade eiramine;
- kui seksuaalpartneril on HPV;
- kokkupuude sagedaste stressisituatsioonidega;
- halvad harjumused.
pooride, pragude, naha ja limaskestade mikrotraumade kaudu tungib viirus epiteeli aluskihti, mis tagab naha ja limaskestade normaalse kasvu ja uuenemise. Aluskihi rakkude DNA (deoksüribonukleiinhape) kannab teavet rakkude tervisliku struktuuri kohta. DNA-sse lisatud viirusosake muudab seda teavet, mille tulemuseks on mõjutatud rakkude moodustumine, mis kasvu ja jagunemise käigus põhjustavad haiguse sümptomeid.
Inimeste papilloomiviiruse nakkuse sümptomid naistel
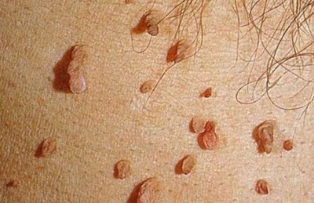
Inimese papilloomiviiruse nakkuse üks võimalikke ilminguid on kondüloomide ja papilloomide ilmnemine. Need on spetsiifilised koosseisud, millel on roosakaspunane või lihavärvi lillkapsas, viinamarjahunnik või kukekamm. Sõltuvalt viiruse tüübist ja tüübist võivad nad nakatada inimese nahka ja limaskesta.
Kondüloomid võivad tekkida päraku ümber või lähedale, eriti kui on tegemist anaalse vahekorraga.
Papilloomid võivad esineda nahal sõrmede, varvaste, käte, silmade, kaenlaaluste ja peanaha ümber. Need tekivad mõnikord ka jalataldadel ja põhjustavad kõndimisel iseloomulikku valulikkust.
Seda tüüpi haigus degenereerub harva pahaloomuliseks kasvajaks ja vähiks, kuid haiguse arengu vältimiseks eemaldatakse koosseisud kirurgiliselt.
HPV-nakkuse tagajärjed
Naiste inimese papilloomiviirus võib põhjustada kondüloomide, papilloomide ja lamedate tüükade märkimisväärset kasvu, mis põhjustab ebamugavustunnet, valu ja vigastuste korral võib esineda erineva raskusega verejooksu.
Kaheksateistkümnenda ja kuueteistkümnenda tüübi HPV-d on kõige ohtlikumad, kuna need põhjustavad vähi arengut. Emakakaelavähk, mida on usaldusväärselt seostatud inimese papilloomiviiruse nakatumisega, on naiste erinevate pahaloomuliste haiguste seas teisel kohal. Selle suremus ulatub viiekümne protsendini.
Lamedad tüükad
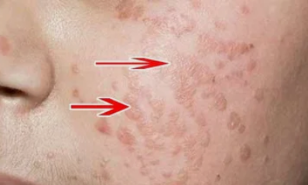
Haigust iseloomustab lamedate naastude moodustumine, mis praktiliselt ei tõuse üle naha taseme.
Kõige sagedamini mõjutab see tupe ja emakakaela limaskesta.
Nende kosmeetiline defekt on palju väiksem kui kondüloomide korral.
Seda tüüpi patoloogial on suurem oht vähiks degeneratsiooniks.
Emakakaela limaskesta düsplaasia
Patoloogia on emakakaela limaskesta rakkude normaalse struktuuri muutus, mida nimetatakse atüüpiaks. Seda günekoloogilist seisundit peetakse vähieelseks ja see nõuab vaatlust ja intensiivset ravi.
Enamikul juhtudel on haigus asümptomaatiline ja avastatakse günekoloogi tavapärase uuringu käigus. Eristatakse mitme raskusastmega düsplaasiat: kerge, mõõdukas, raske. Ravimeetodi valik sõltub raskusastmest.
Emakakaelavähk
See on haiguse kõige ohtlikum ilming. Emakakaelavähk on naiste kasvajapatoloogiate hulgas teisel kohal ja seda seostatakse nakatumisega HPV tüüpidega 16, 18.
Haigus võib kulgeda ilma kliiniliste tunnusteta või avalduda mittespetsiifiliste sümptomitega: nõrkus, suurenenud väsimus, kehakaalu langus, tupest verejooksu ilmnemine väljaspool menstruaaltsüklit.
Haiguse ravimeetodid
Kui on HPV-nakkuse tunnuseid, pidage tagajärgede ohtu silmas pidades ise ravima.
Ravi optimaalse taktika valimiseks on vaja pöörduda günekoloogi poole, kes määrab pärast põhjalikku uurimist ja vajalike testide läbiviimist piisava ravi.
Siiani pole leiutatud ravimeid, mis HPV igaveseks raviks. Ravi peamine eesmärk on vähendada viiruse kontsentratsiooni kehas, et vältida haiguse edasist progresseerumist.
Peamised ravivaldkonnad:
- manifestatsioonide (tüükad, papilloomid, düsplaasia) ravi;
- viirusevastane ravi;
- immuunsuse suurendamiseks mõeldud vahendite kasutamine.
Papilloomide, kondüloomide, tüükade, isegi väikese suurusega düsplaasia piirkondade esinemisel on soovitatav need eemaldada, kuna neoplasmide olemasolu suurendab viirusosakeste kontsentratsiooni naise kehas, mis aitab kaasa patoloogia edasisele arengule.
Kirurgiline ravi
Kondüloomide, papilloomide, tüükade ja düsplaasia eemaldamise meetodid on järgmised:
- kirurgiline;
- krüoteraapia;
- diatermokoagulatsioon;
- laserkoagulatsioon;
- raadiolaine teraapia;
- keemiarünnak.
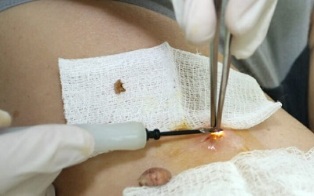
Kirurgiline meetod seisneb kasvude eemaldamises skalpelliga, see on odavaim ravimeetod, kuid pärast seda jääb väljendunud kosmeetiline defekt ja paranemisperiood pikeneb oluliselt. Samuti on sekundaarse infektsiooni oht. Seetõttu kasutatakse seda tüüpi sekkumist äärmuslikel juhtudel.
Krüoteraapia ajal kantakse kahjustatud piirkonda vedelat lämmastikku, mis külmutab patoloogilise moodustumise. Mõne päeva pärast kaob papilloom või kondüloom ja selle alla moodustub väike haav, mis paraneb 10-14 päevaga.
Diatermokoagulatsioon on kõrge temperatuuri rakendamine kahjustatud naha piirkondadele. See protseduur on üsna valus ja nõuab seetõttu anesteesiat. Selle meetodi puuduseks on karedate armide moodustumine patoloogiliste koosseisude asemel.
Laserkoagulatsiooni ajal viib laserkiirte mõju kahjustatud alale neoplasmide kuivamiseks. Nende asemele moodustub kuiv koorik, mis mõne aja pärast kaob jälgi jätmata. Seda tüüpi ravi on kõige õrn, kuid selle kõrget hinda peetakse puuduseks.
Raadiolainete teraapia seisneb kahjustatud piirkonna kokkupuutes raadiosageduslike lainetega. Seda tüüpi ravi kasutamisel pole verejooksu ohtu, väljendunud armid ei moodustu, kuid puuduseks on kõrge hind.
Keemilist meetodit kasutatakse väikese moodustise korral. Mõjutatud piirkonnale rakendatakse spetsiaalset ravimit. Pärast mitut rakendust moodustub töödeldud alale koor, mis mõne päeva pärast kaob.
Narkootikumide kasutamine
Inimese papilloomiviirusnakkuse ravimiteraapia hõlmab järgmiste ravimirühmade kasutamist:
- viirusevastased ravimid;
- immunostimulaatorid.
Viiruse kontsentratsiooni vähendamiseks naise kehas ja selle edasise paljunemise vältimiseks on ette nähtud pikaajaline viirusevastane ravi. Ravimeid kasutatakse tablettide ja ravimküünalde kujul, ravikuuri annuse ja kestuse peaks määrama ainult raviarst.
Immunostimulaatoreid määratakse pärast immuunsuse vähenemise taseme analüüsi ja tuvastamist, et suurendada keha kaitsevõimet, kiirendada immuunrakkude ilmnemist ja stimuleerida viirusega võitlemiseks mõeldud antikehade tootmist.
HPV nakkuse ravi rasedatel naistel
Inimese papilloomiviiruse nakkuse esinemine naise kehas ei mõjuta reproduktiivset süsteemi ega ole raseduse vastunäidustus. Kui raseduse ajal esineb HPV ägenemine, siis selle perioodi ravi sellel perioodil ei tehta, ravi määratakse pärast sünnitust.
Arst peab aga naist kogu raseduse vältel jälgima. Tõsise ebamugavuse tekkimisel on ette nähtud õrnad ravimeetodid. Äärmuslikel juhtudel, kui HPV progresseerumise tõttu on tupes manustamiseks vastunäidustusi, tehakse keisrilõige.
HPV-st vabanemine rahvapäraste ravimitega
Kodus saate sellest tulenevate tüükadest, papilloomidest ja tüükadest vabanemiseks kasutada rahvapäraseid ravimeid, näiteks taimseid keetmisi ja infusioone - papillomatoosi, salvide raviks.
Keetmise ja infusiooni valmistamise viisid inimese papilloomiviiruse infektsiooni raviks:
- Korte, nõgeserohtu, kibuvitsaid, võilillejuuri, jahubanaani lehti segatakse võrdsetes kogustes. Kell 3 st. l. Saadud segule lisatakse 800 ml vett, keedetakse 10 minutit madalal kuumusel ja lastakse seejärel 3 tundi tõmmata. Kandke 1 klaas 3 korda päevas 30 minutit enne sööki.
- Oregano ürdi, raudrohi, immortelle, naistepuna, kasepungad, nõges, saialill, ema-võõrasema, kõrvetise juured, kummeliõied, nöör, jahubanaanilehed, vereurmarohi, pärnaõied, köömned, salvei segatakse võrdsetes kogustes. Vala termosesse 2 spl. l. saadud segu valatakse 500 ml keeva veega, lastakse üleöö tõmmata. Võtke 0, 5 tassi 4 korda päevas.
- Palderjanijuur, sidrunmelissirohi, pune, pärnaõied, humalakäbid, emasirv segatakse võrdsetes kogustes. Vala 1 spl termosesse. l. saadud segu, valage 0, 5 liitrit keeva veega ja laske 3-5 tundi tõmmata. Kandke 250 ml 2 korda päevas.
Kohalike ilmingute raviks kohaldatakse järgmist:
- vereurmarohumahl. Mahl on valmistatud värsketest lehtedest või ostetud apteegist. Enne toote pealekandmist tuleb kahjustatud piirkonna nahk aurutada ja kahjustatud piirkonna lähedal asuvaid tervislikke kohti ravida rasvkoorega. Vereurmarohi tuleb kahjustatud nahale hoolikalt kanda. Protseduuri tuleks korrata nädala jooksul iga kahe päeva tagant, kuni patoloogiline moodustumine kaob.
- Küüslauk. Köögivilja tuleks riivida peenel riivil ja segada nahakreemiga, kuni moodustub viskoosne konsistents. Kandke saadud segu moodustiste aladele 2-3 tundi iga päev kuu jooksul. Pärast protseduuri peske nahka seebiveega.
- Noored kreeka pähklid. Need tuleb purustada lihaveskiga, valada saadud segu 0, 5-liitrisesse klaaspurki nii, et see täidaks 2/3, ülejäänud konteiner valada petrooleumiga. Lase 20 päeva tõmmata, seejärel kurna läbi marli. Infusioon kahjustatud naha raviks 2 korda päevas.
Pärast ravi ja HPV välistest ilmingutest vabanemist peab naine iga kuue kuu tagant külastama günekoloogi, et jälgida ja ennetada haiguse edasist progresseerumist.













































































